Опсоклонус-миоклонус синдром (ОМС) у детей
Опсоклонус миоклонус синдром, или энцефалопатия Кинсбурна – это редкое неврологическое расстройство, которое характеризуется сочетанием опсоклонуса (хаотических, быстрых, неконтролируемых движений глаз), миоклонуса (резких, непроизвольных мышечных подергиваний) и часто сопровождается нарушением координации движений и поведенческими изменениями. Синдром встречается преимущественно в детском возрасте, в большинстве случаев у детей младше 5 лет.
Опсоклонус-миоклонус синдром (ОМС) является редким заболеванием: примерно 1 случай на 5 миллионов детей в год. Наиболее часто синдром диагностируется у детей в возрасте от 6 месяцев до 3 лет. Его редкость делает точное определение эпидемиологических данных сложным, но из-за тесной связи с нейробластомой (опухолью симпатической нервной системы) заболевание представляет большой интерес для неврологов и онкологов.
Синдром имеет следующие особенности:
- Острое или подострое начало. Симптомы развиваются в течение нескольких дней или недель.
- Связь с онкологией. У 50-80% детей с энцефалопатией Кинсбурна выявляется нейробластома – злокачественная опухоль, развивающаяся из клеток симпатической нервной системы. Синдром в этом случае считается паранеопластическим, то есть вызванным иммунной реакцией организма на опухоль.
- Аутоиммунная природа. Опсоклонус миоклонус часто развивается в результате аутоиммунной атаки, когда организм вырабатывает антитела против собственных нервных клеток.
- Неврологический регресс. У детей с синдромом наблюдаются когнитивные нарушения, снижение памяти, внимания, изменение поведения, замедление интеллектуального развития.
- Хронический характер. Даже при успешном лечении симптомы могут сохраняться или возвращаться, что требует длительного наблюдения.
В клинике Tel Aviv Medical Clinic израильские специалисты с многолетним опытом успешно занимаются диагностикой и лечением опсоклонус-миоклонус синдрома (ОМС) у детей. Мы гарантируем индивидуальный подход к каждому маленькому пациенту, оказывая поддержку на всех этапах терапии.
Мы предлагаем нашим пациентам:
- Консультации ведущих детских специалистов. Команда профессионалов, состоящая из неврологов, онкологов, иммунологов, физиотерапевтов и психологов, обеспечивает комплексный подход к лечению ребенка.
- Современная диагностика ОМС. Для точного определения состояния ребенка мы применяем передовые методы, такие как высокоточное МРТ, ЭЭГ, иммунологические и генетические исследования для выявления аутоиммунных механизмов и оценки поражения нервной системы.
- Индивидуально подобранные программы лечения. Мы разрабатываем персонализированные планы терапии, включая применение современных медикаментов, физиотерапевтические процедуры и нейрореабилитацию.
- Использование инновационных препаратов. Израильская медицина предлагает новейшие иммуномодуляторы и биологические средства, которые доказали свою эффективность при ОМС.
- Поддержка семьи. Психологи нашей клиники оказывают помощь родителям, помогая адаптироваться к новым обстоятельствам и создать благоприятную атмосферу для скорейшего выздоровления ребенка.
Причины и классификация
Опсоклонус-миоклонус синдром у детей является редким неврологическим заболеванием, поэтому его причины и механизм развития до конца не изучены. Специалисты его рассматривают, как системную патологию, где иммунная система, ЦНС и опухолевые процессы (при наличии нейробластомы) тесно связаны. Ключевая роль в развитии синдрома принадлежит перекрестной аутоиммунной реакции, которая запускает повреждение нейронов, ответственных за двигательные и когнитивные функции.
Основными причинами развития ОМС у детей являются:
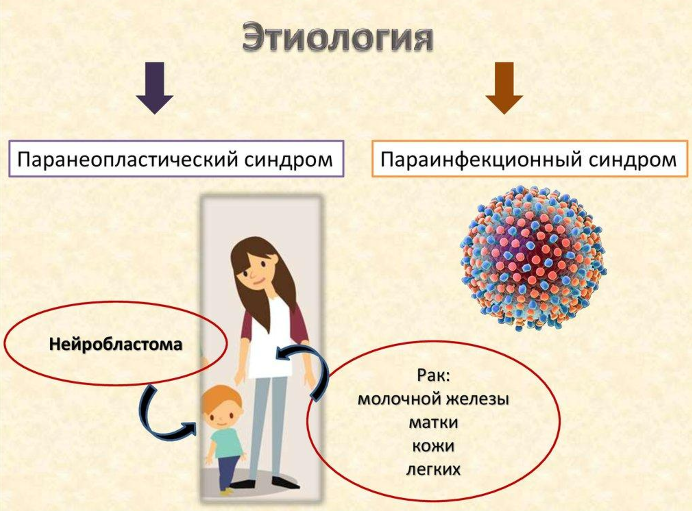
- Паранеопластический процесс.
- Инфекции.
В большинстве случаев (более 50%) синдром связан с нейробластомой. Она, как правило, обнаруживается в раннем возрасте, и клетки опухоли провоцируют специфическую иммунную реакцию. Организм вырабатывает антитела, которые не только атакуют опухоль, но и повреждают здоровые ткани ЦНС.
У некоторых детей синдром развивается после перенесенных вирусных инфекций. Патогенные микроорганизмы, такие как вирусы гриппа, кори, энтеровирусы или респираторные вирусы, могут запускать аутоиммунный процесс. При этом иммунная система ошибочно начинает атаковать клетки мозга, вызывая характерные симптомы.
Существуют также идиопатические формы синдрома. В ряде случаев причина возникновения ОМС остается неизвестной. В таких ситуациях отсутствует связь с опухолями или инфекциями, что затрудняет понимание механизма развития болезни.
Опсоклонус-миоклонус классифицируют следующим образом:
По причине развития:
- Паранеопластический – связан с наличием нейробластомы или других опухолей.
- Идиопатический – причина заболевания неизвестна, опухоль не обнаруживается.
- Постинфекционный – развивается после вирусных инфекций (кори, гриппа, энтеровирусов).
По клиническому течению:
- Острый – симптомы появляются внезапно и быстро прогрессируют.
- Подострый – симптомы развиваются постепенно.
- Хронический – синдром длится несколько месяцев или лет, характеризуется ремиссиями и обострениями.
По степени тяжести:
- Легкая форма – умеренные двигательные нарушения, минимальные поведенческие изменения.
- Средняя форма – выраженные миоклонии и опсоклонус, значительное ухудшение когнитивных функций.
- Тяжелая форма – инвалидизирующее состояние, ребенок теряет способность к самостоятельному передвижению и обслуживанию.
Симптомы и механизм развития
Основой механизма развития синдрома является аутоиммунное повреждение структур головного мозга. Организм начинает вырабатывать антитела (чаще всего анти-Hu, анти-Ri или другие нейрональные антитела), которые атакуют нервные клетки в результате сбоя в работе иммунной системы. Этот процесс проходит несколько этапов. Воздействие опухоли или инфекционного агента стимулирует иммунную систему. В норме иммунитет должен бороться с чужеродными клетками, но в случае ОМС происходит перекрестная реакция, при которой антитела начинают взаимодействовать с белками, присутствующими как в опухолевых клетках, так и в нейронах.
Антитела и другие иммунные клетки проникают через гематоэнцефалический барьер, защищающий головной мозг. Это приводит к воспалительным процессам в ЦНС. Основные мишени – мозжечок и ствол мозга. Мозжечок, отвечающий за координацию движений, особенно уязвим для аутоиммунной атаки. Повреждение его клеток – пуркиньевских нейронов – вызывает миоклонии (резкие мышечные подергивания) и атаксию (расстройства координации).
Атака на нервные клетки ствола мозга приводит к хаотичным, быстрым и неконтролируемым движениям глаз (опсоклонусу), что является характерным симптомом синдрома. Распространение воспаления и повреждение нервных связей приводит в результате к когнитивным нарушениям, изменению поведения и утрате навыков у ребенка.
Основные симптомы:
- Опсоклонус – хаотичные, быстрые, неконтролируемые движения глазных яблок. Глаза могут двигаться в разных направлениях, движение усиливается при попытках сосредоточиться. Это вызывает у ребенка дезориентацию, сопровождается головокружением.
- Миоклонус – проявляется в виде резких, неконтролируемых подергиваний мышц. Эти движения могут затрагивать как отдельные группы мышц (руки, ноги, лицо), так и быть генерализованными (все тело). Усиливаются при физической активности или эмоциональном возбуждении.
- Нарушение координации движений – один из частых симптомов. Дети с синдромом испытывают неустойчивость при ходьбе, им трудно держать равновесие, выполнять точные движения.
- Снижение тонуса мышц – из-за этого ребенок кажется уставшим, вялым.
- Когнитивные и поведенческие нарушения. Проявляются снижением памяти, внимания, раздражительностью, плаксивостью, беспричинными вспышками гнева. У детей, которые уже достигли определенных возрастных норм, может отмечаться регресс навыков.
- Расстройства сна. Ребенок часто просыпается ночью, при этом он беспокойный или капризный.
- Системные симптомы (при нейробластоме). Если синдром связан с опухолью, проявляется характерная симптоматика: снижение массы тела, общая слабость, боли в животе или в области грудной клетки.
Современные методы диагностики
Учитывая редкость синдрома опсоклонус-миоклонус, важно использовать весь спектр диагностических методов, начиная от сбора анамнеза до высокоточных лабораторных и инструментальных исследований.
Сбор анамнеза и осмотр
Врач уточняет, как быстро развивались двигательные нарушения у ребенка, были ли они острыми или подострыми. Спрашивает у родителей, как те могли бы описать движения глаз малыша, подергивания мышц, изменения поведения. Уточняет, были ли в недавнем прошлом перенесенные вирусные или бактериальные инфекции, наличие травм, вакцинация. Есть ли какие-либо аутоиммунные или неврологические заболевания в семье.
Также собираются данные общей истории здоровья: наличие проблем со сном, снижение веса, общая слабость, что указывает на возможные системные или онкологические процессы. Особое внимание уделяется выявлению признаков, которые могут говорить о связи синдрома с нейробластомой, например, постоянные боли в животе или опухолевидные образования. Далее проводится осмотр ребенка, который позволяет выявить основные признаки синдрома и оценить его выраженность.
Неврологическое обследование:
- Оценка движений глазных яблок для выявления опсоклонуса.
- Наблюдение за миоклонусом (мышечными подергиваниями) в состоянии покоя и при движении.
- Оценка координации движений и походки.
- Проверка мышечного тонуса.
Психологическое состояние:
- Оценка поведения, уровня раздражительности, наличия регресса в навыках.
- Выявление задержки речи или когнитивных функций.
Общее состояние ребенка:
- Осмотр на наличие системных признаков (снижение веса, опухолевидные образования, изменения кожных покровов).
Лабораторные методы
Лабораторные исследования помогают подтвердить аутоиммунную природу заболевания и выявить возможные онкологические или инфекционные процессы:
- Общий и биохимический анализ крови. Выявление признаков воспаления (повышение уровня С-реактивного белка, лейкоцитов), оценка уровня электролитов, функции печени и почек.
- Аутоиммунные маркеры. Определение нейрональных антител (анти-Hu, анти-Ri, анти-Yo), которые часто присутствуют при опсоклонус-миоклонус синдроме.
- Инфекционные маркеры. Серологические тесты на вирусы (грипп, кори, энтеровирусы), которые могут быть связаны с постинфекционной формой синдрома.
При паранеопластическом варианте опсоклонус-миоклонус синдрома люмбальная пункция выявляет умеренный плеоцитоз и повышенное содержание белка в ликворе. В случае вирусной этиологии изменения проявляются лимфоцитарным цитозом. Иногда в спинномозговой жидкости можно обнаружить IgG или олигоклональные полосы, указывающие на аутоиммунный процесс.
Инструментальные методы
Визуализационные методы помогают определить наличие структурных и функциональных изменений в нервной системе, а также диагностировать возможную опухоль. В первую очередь проводится магнитно-резонансная томография (МРТ). Ее задачей является выявление воспалительных процессов, поражения мозжечка или ствола мозга, также проводится обследование грудной клетки и брюшной полости для исключения нейробластомы. Компьютерная томография (КТ) используется для уточнения наличия опухоли в случае сомнений после МРТ.
Электроэнцефалография (ЭЭГ) оценивает активность мозга, особенно если у ребенка присутствуют эпилептиформные симптомы. Следующий важный диагностический метод – УЗИ брюшной полости и забрюшинного пространства для поиска нейробластомы у детей младшего возраста. При необходимости назначается сцинтиграфия с метайодбензилгуанидином – специфическое исследование для диагностики нейробластомы, позволяющее определить расположение и размеры опухоли.
Важно исключить другие заболевания, которые могут проявляться похожими симптомами:
- Эпилепсия.
- Острое мозжечковое воспаление или инсульт.
- Наследственные нейродегенеративные заболевания.
- Инфекции ЦНС (энцефалит, менингит).
Комплексный подход к диагностике опсоклонус-миоклонус синдрома позволяет выявить заболевание на ранних этапах, определить его природу и разработать план лечения, ориентированный на устранение причины и контроль симптомов.
Генетическая диагностика
Молекулярно-генетические тесты являются современным и высокоточным методом диагностики, который активно применяется в Tel Aviv Medical Clinic для выявления и лечения опсоклонус-миоклонус синдрома у детей, особенно если заболевание связано с нейробластомой. Этот подход позволяет определить генетические мутации в клетках опухоли и подобрать наиболее эффективные методы лечения. Как известно, генетически детерминированная нейробластома у детей может быть связана с мутациями в гене ALK либо PHOX2B.
Основная цель генетической диагностики – выявить специфические генетические изменения, которые делают опухоль более чувствительной к определенным лекарствам, что дает возможность назначения таргетной терапии, направленной на конкретные генетические мишени. Весь процесс диагностики, включая забор биоматериала, организуется непосредственно в клинике, что исключает необходимость дополнительного обращения в другие медицинские учреждения.
- ALKT | ALK Mutation Analysis, Next-Generation Sequencing, Tumor
Опсоклонус-миоклонус синдром: прогноз
Прогноз зависит от причины синдрома, возраста пациента и своевременности лечения. У детей, у которых опсоклонус-миоклонус связан с нейробластомой, при раннем выявлении и лечении шансы на значительное улучшение высоки, хотя возможны остаточные неврологические симптомы. Комплексная терапия, включающая иммуномодуляторы, кортикостероиды и физиотерапию, повышает вероятность восстановления. Тем не менее у некоторых детей синдром может принимать хроническое течение с эпизодами обострения.
Современные методы лечения
Опсоклонус-миоклонус, лечение которого основывается на устранении основной причины, подавлении аутоиммунного воспаления и восстановлении неврологических функций, требует индивидуального подхода. Специалисты клиники ТАМС используют как уже проверенные, так и экспериментальные методы терапии.
Иммунотерапия
- Кортикостероиды (преднизолон, метилпреднизолон) используются для подавления воспалительного процесса. Они могут быстро уменьшить проявления симптоматики, но при длительном применении требуют контроля из-за возможных побочных эффектов.
- Внутривенный иммуноглобулин (ВВИГ). Вводится для модуляции аутоиммунного ответа. Этот метод особенно эффективен в острой фазе заболевания.
- Ритуксимаб – моноклональные антитела, применяемые при тяжелых формах синдрома, устойчивых к другим видам терапии.
- Циклофосфамид – цитостатик, используемый в тяжелых случаях для подавления активности иммунной системы.
Лечение нейробластомы
Опсоклонус-миоклонус синдром часто связан с нейробластомой, поэтому необходимо выявить и удалить опухоль хирургическим путем. Дополнительно может потребоваться химиотерапия или радиотерапия в зависимости от стадии опухоли. Для восстановления кроветворения после агрессивного лечения специалист в некоторых случаях назначает трансплантацию стволовых клеток костного мозга.
Симптоматическое лечение
- Противосудорожные препараты (клоназепам) применяются для контроля миоклонических подергиваний.
- Ноотропы и нейропротекторы (церебролизин, пирацетам) помогают поддерживать работу нервной системы.
Плазмаферез
Синдром часто связан с аутоиммунными процессами, и плазмаферез позволяет удалить из крови антитела и другие вещества, которые способствуют воспалительным процессам нервной системы. Применение плазмафереза помогает ускорить восстановление функций, снижая необходимость в длительном применении препаратов с побочными эффектами. Процедура применяется в сочетании с другими терапевтическими методами.
Генная и клеточная терапия
Перспективный метод лечения при опсоклонус-миоклонус синдроме у детей, который обеспечивает таргетированное воздействие на молекулярные и клеточные механизмы заболевания. Используются препараты, направленные на коррекцию аутоиммунных процессов и восстановление нормального функционирования нервной системы. Одним из таких препаратов является «Kymriah» (технология CAR-T), который модифицирует Т-клетки для борьбы с аутоиммунной атакой на нервную ткань.
Клеточная терапия включает использование стволовых клеток, например, препаратов на основе Mesoblast, которые стимулируют регенерацию нервных клеток и уменьшают воспаление. Эти инновационные методы лечения еще находятся на ранних этапах исследования.
Методы нейростимуляции
Существует несколько методов нейростимуляции, которые применяются для лечения опиклонус-миоклонус синдрома у детей:
- Транскраниальная магнитная стимуляция – воздействие магнитных импульсов на определенные участки головного мозга. ТМС модифицирует нервную активность в области, отвечающей за двигательные функции, снижая частоту и интенсивность миоклонических подергиваний. Это неинвазивная процедура.
- Глубокая мозговая стимуляция – инвазивный метод, при котором в определенные области мозга имплантируют электроды. ГМС может эффективно уменьшить симптомы миоклонуса, но требует тщательной диагностики и осторожного подхода, учитывая возраст пациента и сложность вмешательства.
- Нейростимуляция спинного мозга – используется в случаях, когда миоклонус имеет спинальную природу. Электроды, установленные на уровне спинного мозга, влияют на нервные пути, блокируя непроизвольные движения.
- Транскраниальная прямотоковая стимуляция – предполагает использование слабых электрических токов для воздействия на нейрональные сети.
Физиотерапия
Физиотерапия при опсоклонус-миоклонусе направлена на коррекцию двигательных нарушений, вызванных неконтролируемыми движениями и судорогами. Суть заключается в использовании упражнений для укрепления мышц, улучшения гибкости и координации движений. Специалисты разрабатывают индивидуальные программы, включая упражнения для развития мелкой и крупной моторики. Также успешно используются метод Бобата или метод Кеджи, которые помогают ребенку освоить нормальные движения и улучшить контроль над телом.
Клинические исследования
В последние годы ученые активно работают над синдромом опсоклонус-миоклонус, лечение которого рассматривается с включением методов генной и клеточной терапии, а также усовершенствованием существующих методов реабилитации. Эти исследования включают в себя как тестирование новых препаратов, так и улучшение существующих методов, таких как иммунотерапия, нейростимуляция, методы физиотерапии.
Все пациенты клиники ТАМС с диагнозом опсоклонус-миоклонус синдром имеют уникальную возможность участвовать в клинических исследованиях. Для этого родители должны обратиться к своему лечащему врачу. Все исследования в нашей клинике проводятся в строгом соответствии с международными стандартами, что гарантирует безопасность и высокое качество медицинской помощи для всех пациентов.